(徐劲松 董宇翔)重症肺炎患者需要精细化的液体治疗和心功能监测及多种血管活性药物的使用、创伤失血性休克患者需要迅速补充血容量、肾功能衰竭的患者需要血液透析,感染性休克的患者需要纠正酸中毒和离子紊乱……抢救危重患者,就是在和死神赛跑,新冠肺炎疫情期间,黑龙江省医院麻醉科苦练基本功,凭借熟练的中心静脉穿刺置管技术,成为该科和死神赛跑的有利武器,一次次的帮助患者战胜了死神。
就在前几日,一阵急促的电话铃声深夜在麻醉科响起。“你好,麻醉科吗?发热病房70岁男患急插管,急需深静脉穿刺!”值班的麻醉医生刘海艳接到电话,立即开始准备抢救药物和物品,跑步来到发热病房,在发热病房缓冲区严格按要求进行三级防护后进入病房。这是一位病情极危重的70岁男患,呼吸衰竭,血氧测不到,心率只有30次/分,随时会出现心跳骤停。刘海艳医生简单评估后,决定立即为其进行气管插管,由于条件所限,发热病房的病床升降比较困难,只有60厘米高,气管插管时还要穿着厚厚的防护服。
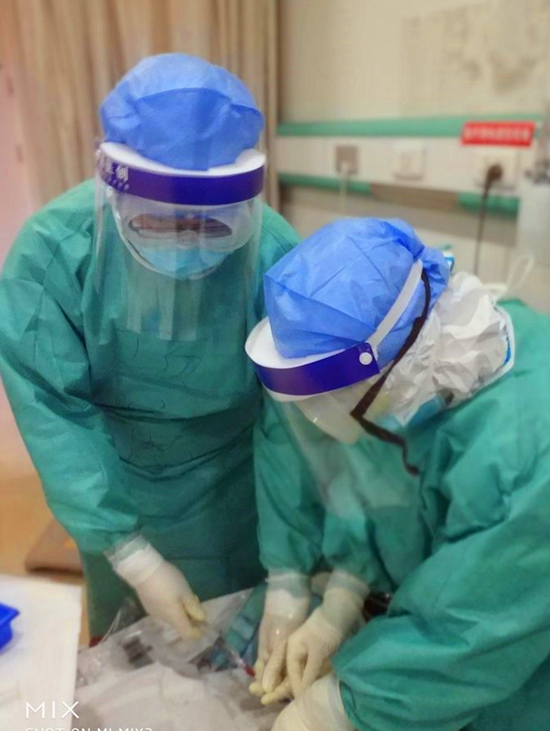 图为麻醉科医生在三级防护下为患者进行中心静脉穿刺
图为麻醉科医生在三级防护下为患者进行中心静脉穿刺为了及时抢救生命,刘海艳医生只能大幅度地弯腰操作,因防护服比较紧,动作起来十分僵硬,身体活动也受限,难度大大增加,而插管过程大约需要2分钟,“这2分钟是最危险的”刘海艳医生说,“距离患者的口腔只有5-10厘米,气溶胶一直从喉咙里冒出来,还有呛咳,气溶胶也会喷出来,而且该患者的声门也不太容易看。”这种操作在普通ICU病房,都是难度比较大的、风险比较高的操作,更何况在在层层防护之下操作。
幸好操作比较顺利,2分钟后,刘海艳医生即成功建立起人工气道,接上呼吸机。3分钟后,患者的氧饱和度等各项指标开始好转,刘海艳医生又马上开始为患者进行颈内静脉置管操作,此时护目镜已经逐渐模糊,而多层手套阻隔,也让简单的判断变得非常困难。在刘海艳医生和发热病房医生的互相配合下,10分钟内完成了颈内静脉穿刺置管,各种血管活性药物从中心静脉导管泵入心脏和循环系统,患者的生命体征开始趋于平稳……本来已经在死神手中的生命,就这样被省医院的医生们硬生生的抢了回来。
 图为麻醉科主任吴军在日常工作中
图为麻醉科主任吴军在日常工作中据省医院麻醉科主任吴军介绍,中心静脉穿刺置管术是麻醉科在临床工作中经常用到的一项急诊急救技术,操作难度较大,风险也较高,但是对于危重症患者来说中心静脉的穿刺置管技术可以迅速建立抢救通道,用于输血补液、监测心功能、补充离子、透析、静脉营养支持治疗等,在患者的抢救过程中发挥重要的作用。
吴军主任表示,在实际工作中,一部分患者中心静脉位置变异较大,还有一部分患者由于缺血休克导致的中心静脉管腔极度狭窄,最困难的是患者意识不清,不配合,在病房又不能使用大剂量的镇静药物,又或者强迫体位,这都给操作带来了很大的困难。深静脉置管操作对于麻醉医生来说属于常规操作,但是在疫情期间层层防护下的深静脉穿刺就如同宇航员缓慢的走下太空舱,几步路的距离,必须要速度很慢才能完成,同时操作需要与患者近距离接触,稍有不慎就会暴露从而造成感染。医护人员一方面要安抚难情绪紧张以配合的患者,一方面,要在这样的环境中进行穿刺,工作变得难上加难,这是一场技术与力量的考验。
疫情期间,黑龙江省医院麻醉科敢打敢拼,勇于担当,平均每月为危重患者进行中心静脉置管40余例,全部成功。无论何时,只要麻醉科接到需要进行深静脉置管的电话,都会第一时间行动,哪里有危重患者哪里就有麻醉科医生的身影。
